ØĻØąØŪŲØąØŊ ØĻا ŲØīØ§Øą ØŪŲŲ ØŊØą اŲØąÚاŲØģ Û° ŲاÛŲūØą ؊اŲØģÛŲŲ ÚŲØ§ØąŲ ÛŲ ØĻÛŲ Ø§ØąÛ ØīاÛØđ ØŊØą اÛاŲا؊ Ų ØŠØØŊŲ اØģØŠ ÚĐŲ ؊ا ÛēÛī ØŊØąØĩØŊ ØŽŲ ØđÛØŠ ØđŲ ŲŲ Û ØąØ§ ÚŊØąŲØŠØ§Øą Ų Û ØģاØēØŊ. Û° ÛģÛ° ØŊØąØĩØŊ ØĻÛŲ Ø§ØąØ§Ų Ų ØąØ§ØŽØđŲ ÚĐŲŲØŊŲ ØĻŲ ØĻØŪØī ŲØ§Û Ø§ŲØąÚاŲØģ اÛاŲا؊ Ų ØŠØØŊŲ ŲØīØ§Øą ØŪŲŲ Ų ØģاŲÛ Ûا ØĻÛØīØŠØą اØē ÛąÛīÛ°/ÛđÛ° Ų ÛŲÛ Ų ØŠØą ØŽÛŲŲ ØŊØ§ØąŲØŊ. Û° Û·Û° ØŊØąØĩØŊ ØĻÛŲ Ø§ØąØ§ŲÛ ÚĐŲ ØĻا ØīÚĐاÛØŠ اØĩŲÛ ØŊØąØŊ ØīÚĐŲ Ų ØąØ§ØŽØđŲ ÚĐØąØŊŲ اŲØŊ ŲØīØ§Øą ØŪŲŲ ÛąÛīÛ°/ÛđÛ° Ûا ØĻاŲØ§ØŠØą ØŊاØīØŠŲ اŲØŊ.ŲŲ ÚŲÛŲ اÛŲ ØĻÛŲ Ø§ØąØ§Ų ØŊØą ŲÛØēÛØŠ ŲØ§Û Ų ØŽØŊØŊ ŲÛØē ŲØīØ§Øą ØŪŲŲ ØĻاŲا ØŊاØīØŠŲ اŲØŊ.ŲØą ÚŲ ŲØīØ§Øą ØŪŲŲ اŲŲÛŲ ØĻاŲØ§ØŠØą ØĻاØīØŊ اØØŠŲ اŲ اÛŲÚĐŲ ØŊØą ŲÛØēÛØŠ ŲØ§Û ØĻØđØŊÛ ŲØīØ§Øą ØŪŲŲ ØĻاŲا ØĻاØīØŊ ØĻÛØīØŠØą اØģØŠ . Û° ØŪØ·Øą اÛ؎اØŊ ØĻÛŲ Ø§ØąÛ ŲØ§Û ØŽØŊÛ ŲŲØĻÛ ØđØąŲŲÛ ØÚĐŲÛŲÛ Ûا ØđØąŲŲÛ Ų ØšØē ØĻا ÚĐŲØŠØąŲ ØķØđÛŲ ŲØīØ§Øą ØŪŲŲ ØĻاŲا Ų Û ØąŲØŊ. Û° ŲØēØŊÛÚĐ ØĻŲ Û·Ûĩ ØŊØą ØĩØŊ اŲØąØ§ØŊ ØĻاŲØš ÚĐŲ ŲاÛŲūØą ؊اŲØģÛŲŲ ØīŲاØŪØŠŲ ØīØŊŲ ØŊØ§ØąŲØŊ ÚĐŲØŠØąŲ ÚĐاŲÛ ØĻØąŲØīØ§Øą ØŪŲŲ ØŪŲØŊ ŲØŊØ§ØąŲØŊ ŲŲŲØ· ŲÛŲ Û Ø§Øē ØĒŲŲا ØŊØ§ØąŲŲØ§Û ØŠØŽŲÛØē ØīØŊŲ ØąØ§ ØĻŲ ØŊØąØģØŠÛ Ų ØĩØąŲ Ų Û ÚĐŲŲØŊ. Û° ŲØģŲ ØŠ Ø
ØŠØīØŪÛØĩ ŲØŠØīØŪÛØĩ ŲØ§Û Ø§ŲØŠØąØ§ŲÛ ØŊØąØīŲÚĐ Û° ØĻØąØ§ØģاØģ ØŠØīØŪÛØĩ اŲŲÛŲ ØĒØēŲ اÛØīا؊ ØēÛØą ØąØ§ØŊØą ØŪŲاØģØŠ ÚĐŲÛØŊ : CBC Ø Ø§ŲÚĐØŠØąŲŲÛØŠ Ųا Ø BUN ØÚĐØąØ§ØŠÛ ŲÛŲ ØÚŊŲŲÚĐØēŲūŲاØģŲ ا ØØŠØģØŠ ŲØ§Û Ø§ŲØđŲاØŊÛ Ų ŲÛØĻØąÛŲŲÚŲ ØÚĐاŲ Ų اØŊØąØ§ØąØØĒŲاŲÛØē ÚŊاØēŲØ§Û ØŪŲŲ ØīØąÛاŲÛ ØØģØ·Ø ØģØąŲ Û ŲاÚĐ؊ا؊ ØŲ ØīØŠŲا؊ ŲÛØĻØąÛŲ ŲØŊÛ âØŊÛŲ Øą ØØģØ·Ø ÚĐŲØąØŠÛØēŲŲ ØģØąŲ ØØĒŲØēÛŲ ŲØ§Û ÚĐØĻØŊÛ ØŲŲ ŲŲŲ ÚŊÛØąÛ Ų اÛØđ Ų ØšØēÛ ŲØŪاØđÛ ŲØŊØą ØĩŲØąØŠ ŲØēŲŲ ÚĐØīØŠ ŲØ§Û ØŪŲŲ ØاØŊØąØ§ØąØØŠØąØīØا؊ ØēØŪŲ ŲŲ اÛØđ Ų ØšØēÛ ŲØŪاØđÛ . Û° ØģاÛØą اŲØŊاŲ ا؊ ŲūØ§ØąØ§ÚĐŲÛŲÛÚĐ ØđØĻا؊ŲØŊاØē :ÚŊØąØ§ŲÛ ØģÛŲŲØÚŊØąØ§ŲÛ ØīÚĐŲ ØŲŲØ§Øą ŲŲØĻÛ ØاÚĐŲÚĐØ§ØąØŊÛŲ ÚŊØąØ§ŲÛ ØØģÛ ØŠÛ Ø§ØģÚĐŲ Ûا ØģŲŲŲÚŊØąØ§ŲÛ ØīÚĐŲ ØØģÛŲŲ ØØģØąŲŲÚŊŲ. Û° ØĻØąØ§Û ØŪاŲŲ ŲØ§Û ØŊØą ØģŲÛŲ ØĻØ§ØąŲØąÛ ØØŠŲ اŲ ÛÚĐ ØŠØģØŠ ØاŲ ŲÚŊÛ Ø§Ų؎اŲ ØŊŲÛØŊ . Û°ØŊØą ØīŲÚĐ ŲØ§Û Ų ŲاŲŲ ØĻŲ ØŊØąŲ اŲ ØĻŲ ØđŲŲ ŲاØŊØą ØŠØą ŲÚĐØą ÚĐŲÛØŊ ØŲ اŲŲØŊ: ؊اŲ ŲūŲŲاØŊ ŲŲØĻÛ ØŲūŲŲŲ ŲØŠŲØąØ§ÚĐØģ ŲØīØ§ØąŲØŊŲ ØŲØ§ØąØģاÛÛ ØĒØŊØąŲاŲ ØŲاÚĐŲØī ŲØ§Û ØŠŲÚĐØģÛÚĐ Ûا ØĒŲØąÚÛÚĐ ØØŪŲŲØąÛØēÛ ŲØ§Û Ų ØŪŲÛ (ØاŲ ŲÚŊÛ ŲاØĻØŽØ§Û ŲūØ§ØąŲ ØīØŊŲ ŲØŪŲŲØąÛØēÛ ŲØ§Û ØŊاØŪŲ ØīÚĐŲ Ûا ŲÚŊŲ ŲŲ ا؊ŲŲ
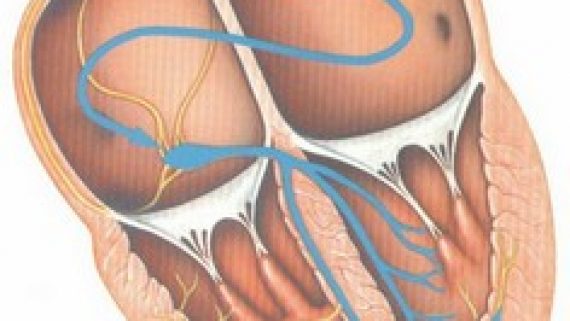
ŲاÛŲūØą ÚĐŲØģŲ Û (ÚĐŲØģÛŲ ÛŲŲÛØēŲ ØģØąŲ ØĻÛØī اØē Ûē/Û· Ûا ÚĐŲØģÛŲ ÚĐŲ ØģØąŲ ØĻÛØī اØē ÛąÛ°/Ûĩ ) .Û° ÛđÛ° ØŊØąØĩØŊ Ų ŲØ§ØąØŊ ŲاÛŲūØąÚĐŲØģŲ Û ØŊØą اØŦØą ŲاÛŲūØąŲūØ§ØąØ§ØŠÛØąŲÛÛØŊÛ Ø§ŲŲÛŲ ŲŲŲ ÚŲÛŲ ØĻØŊØŪÛŲ Û Ųا ا؊ŲاŲ Ų Û Ø§ŲØŠØŊ.ØđŲŲ ŲاÛŲūØąÚĐŲØģŲ Û ØĻŲ اØŪØŠØĩØ§Øą ØđØĻØ§ØąØŠŲØŊ اØē : Û° ØđŲاÛŲ ØŊØą ØģØ·ŲØ ØĻاŲØ§Û ÛąÛī ؊ا ÛąÛķ ØŊÛØŊŲ Ų Û ØīŲŲØŊ.اÛŲ ØđŲاÛŲ ØđØĻØ§ØąØŠŲØŊ اØē : ØķØđŲØŲūŲÛ Ø§ŲØąÛØŲūŲÛ ØŊÛŲūØģÛ ØØŊŲÛØŊØąØ§ØģÛŲŲ ŲØģŲÚŊ ŲØ§Û ÚĐŲÛŲÛ ØÚĐŲŲŲØēÛŲŲØÚĐŲ اØŲاÛŲūŲØąŲŲÚĐØģÛØ ÚĐŲØģÛŲÛÚĐاØģÛŲŲ Ų ؊اØģ؊ا؊ÛÚĐ Ø ØīÚĐØģØŠÚŊÛ Ø§ØģØŠØŪŲاŲÛ Ø ÚĐاŲØī ŲاØĩŲŲ QT ŲŲūŲŲ ØīØŊŲ Ų ŲØŽ T Ø ŲūاŲÚĐØąØ§ØŠÛØŠ Ø ØēØŪŲ ŲØ§Û ÚŊŲØ§ØąØīÛ Ų ÛØĻŲØģØŠ Ø ŲØŊØą ØģØ·ŲØ ØĻاŲØ§Û Ûē۰اÛØģØŠ ŲŲØĻÛ ØŠŲŲØģÛ . اŲØŊاŲ ا؊ اŲØąÚاŲØģ ØŊØą ŲاÛŲūØąÚĐŲØģŲ Û Û° ØŊØąØĩŲØąØŠ ØģØ·ŲØ ÚĐŲ ÚĐŲØģÛŲ ØĻاŲØ§Û ÛąÛē Ûا Ų ŲØŽŲØŊ ŲØą ÚŊŲŲŲ ØđŲاÛŲ ŲاÛŲūØąÚĐŲØģŲ Û ØĻاÛØŊ ØģØąÛØđا ØŊØąŲ اŲ ØąØ§ اؚاØē ÚĐŲÛØŊ . Û° ŲÛØŊØąØ§ØŠØ§ØģÛŲŲ ØĻا ŲØąŲ اŲ ØģاŲÛŲ ØĻŲ Ų ÛØēاŲ Ûģ۰۰؊اÛĩÛ°Û° Ų ÛŲÛ ŲÛØŠØą ØŊØą ØģاØđØŠ ŲŲ ØąØ§Ų ØĻا Ų اŲÛØŠŲØąÛŲÚŊ ØŊŲÛŲ ØĻاÛØŊ ØĩŲØąØŠ ÚŊÛØąØŊ. Û° ØĻØąØ§Û Ø§ŲØēاÛØī ØŊŲØđ ÚĐŲØģÛŲ اØē ØąØ§Ų ÚĐŲÛŲ Ųا اØē ØŠØēØąÛŲ ŲŲØąŲØēŲ ا
اŲØŊاŲ ا؊ اŲØąÚاŲØģ ØŊØą ؊اÚĐÛÚĐØ§ØąØŊÛ ŲاŲ ŲØļŲ ØĻاÚĐŲ ŲūŲÚĐØģ ØĻØ§ØąÛÚĐ (lIIe&ulaI NcT) Û°ØīاÛØđ ØŠØąÛŲ ØđŲŲ ØĒŲ ØđØĻØ§ØąØŠŲØŊ اØē : ŲÛØĻØą ÛŲاØģÛŲŲ ØŊŲŲÛØēÛØŲŲØ§ØŠØą ØŊŲŲÛØēÛ Ų؊اÚĐÛÚĐØ§ØąØŊÛ ÚŲØŊ ÚĐاŲŲŲÛ ØŊŲŲÛØēÛ Ø§ŲŲ ) ÚĐŲØŠØąŲ ØŠØđØŊاØŊ ØķØąØĻاŲ ŲŲØĻ ØĻŲ ÚĐŲ ÚĐ ØĻ؊اØĻŲŲ ÚĐØąŲا Ûا ØĻŲŲ ÚĐØąŲا Û ÚĐاŲاŲ ÚĐŲØģÛŲ ØĩŲØąØŠ Ų Û ÚŊÛØąØŊ. ØĻ)ØŊØą ØĩØŊØŊ ØąŲØđ ØđاŲ Ų ØēŲ ÛŲŲ ØģاØē ØŊÛØģ ØąÛØŠŲ Û ØĻاØīØŊ. اŲØŊاŲ ا؊ اŲØąÚاŲØģ ØŊØą ؊اÚĐÛÚĐØ§ØąØŊÛ Ų ŲØļŲ ØĻا ÚĐŲ ŲūŲÚĐØģ ŲūŲŲ (Re&ulaI wcT ) اŲŲ )ØŊØą ØĩŲØąØŠÛ ÚĐŲ ØĻŲ ØŠØīØŪÛØĩ ؊اÚĐÛÚĐØ§ØąØŊÛ ØĻØ·ŲÛ (VT) ØąØģÛØŊŲ اÛØŊ Ûا ØĻŲ ŲÛÚ ØŠØīØŪÛØĩ ŲØ·ØđÛ ŲØąØģÛØŊŲ اÛØŊØاŲ ÛŲØŊØ§ØąŲŲ ØąØ§ØĻŲ ØąŲØī ŲØąÛØŊÛ ØĻا ØŊŲØē ÛąÛĩÛ° Ų ÛŲÛ ÚŊØąŲ ØŊØą Ų ØŊØŠ ÛąÛ° ØŊŲÛŲŲ ØŠØēØąÛŲ ŲŲ اÛÛØŊ .ØŊØą ØĩŲØąØŠ ŲÛاØē Ų Û ØŠŲاŲ ؊ا ØŊŲØē ØØŊاÚĐØŦØą Ûē/Ûē ÚŊØąŲ ØŊØą Ų ØŊØŠ ÛēÛī ØģاØđØŠ اØē اÛŲ ØŊØ§ØąŲ اØģØŠŲاØŊŲ ÚĐØąØŊ. ØĻ)اÚŊØą ØŠØīØŪÛØĩ SVT ØĻا abeIIancy ØĻØąØ§Û ØĻÛŲ Ø§Øą Ų Ø·ØąØ Ø§ØģØŠ ØØŊØąŲ اŲ ØĻا اØŊŲŲØēÛŲ ØąØ§ اŲØŠØŪاØĻ ŲŲ اÛÛØŊ. اŲØŊاŲ ا؊ اŲØąÚاŲØģ ØŊØą ؊اÚĐÛÚĐØ§ØąØŊÛ Ųا Ų ŲØļŲ ØĻا ÚĐŲ ŲūŲÚĐØģ ŲūŲŲ (lIIe&ulaI WcT ) Û°ØŊØą اÛŲ Ų ŲØ§ØąØŊ ÚŲØŊ ØŠØīØŪÛØĩ اŲØŠØąØ§ŲÛ Ø§ØĩŲÛ ØĻاÛØŊ Ų ØŊ ŲØļØą
ŲŲØ§ØŠØą ØŊŲŲÛØēÛ Ûą-ØķØąØĻاŲ ØŊŲŲÛØēÛ Ų ŲØļŲ ØĻا ØŠØđØŊاØŊ ØØŊŲØŊ ÛēÛĩÛ° ؊ا ÛģÛĩÛ° ØĻØ§Øą Ûē- Ų ŲØŽ ØŊŲØŊاŲŲ Ø§ØąŲ Ø§Û ØŊŲŲÛØēÛ ÚĐŲ ØŊØą ŲÛØŊŲØ§Û ØŠØ؊اŲÛ (aVF – III- II ) ØĻŲØŠØą ØŊÛØŊŲ Ų Û ØīŲØŊ . Ûģ- ŲØŊاÛØŠ ØŊŲŲÛØēÛ -ØĻØ·ŲÛ ÛēØĻŲ ÛÚĐ Ûا ÚĐŲ ØŠØą ØĻŲ Ø·ŲØą Ų ŲØļŲ Ûا Ųا Ų ŲØļŲ . Ûī- ÚŊاŲ ØĻا اŲ؎اŲ Ų اØģØ§Ú ÚĐØ§ØąŲØŠÛØŊ ŲÚĐاŲØī ŲØŊاÛØŠ ØŊØą ÚŊØąŲ AV ØŲ Û ØŠŲاŲ ØąÛØŠŲ ŲŲØ§ØŠØą ØąØ§ ØąØ§ØØŠ ØŠØą ØŠØīØŪÛØĩ ØŊاØŊ. Ûĩ-ØđŲ ŲŲ اŲ ØĻŲ ØđŲØŠ ØĻÛŲ Ø§ØąÛ ØēŲ ÛŲŲ Ø§Û ŲŲØĻÛ Ø§Û؎اØŊ Ų Û ØīŲØŊ.اÛŲ ØđŲŲ ØđØĻØ§ØąØŠŲØŊ اØē : اÛØģÚĐŲ Û ØŲØ§ØąØģاÛÛ ŲŲØĻÛ ØاŲ ØĻŲŲÛÂ ØąÛŲ ØØŠØąŲŲ Ø§Û ØšÛØą ŲاŲØ° ØģÛŲŲ ØŲ ÛŲ ÚĐØ§ØąØŊÛØŠ ŲŲ ØģŲ ŲŲ ÛØŠ ØĻا ØŊÛÚŊŲÚĐØģÛŲ Ûķ-ŲØĻŲ اØē اØĩŲØ§Ø ØąÛØŠŲ ØŊØą ØĻÛŲ Ø§ØąØ§Ų ØŊÚØ§Øą ŲŲØ§ØŠØą ØĻا Ų ØŊØŠ ØĻÛØī اØē ÛīÛļ ØģاØđØŠ ØĻاÛØŊ ØŊØąŲ اŲ ØķØŊ اŲØđŲاØŊÛ (Ų ØŦŲاŲ ØĻا ŲŲūØ§ØąÛŲ ) ØĒؚاØē ØīŲØŊ .(Ų ØīاØĻŲ ØąÛØŠŲ ŲÛØĻØą ÛŲاØģÛŲŲ ) Û·- ØŊØą ØĩŲØąØŠ ŲÛاØē ØĻŲ Ų ŲØ§ØąØŠ ŲūاØģØŪ ØĻØ·ŲÛ Ų Û ØŠŲاŲ اØē ØĻŲŲ ÚĐØąŲØ§Û ÚĐاŲاŲ ÚĐŲØģÛŲ ØØĻ؊اØĻŲŲ ÚĐØąŲا Ûا ØŊÛÚŊŲ ÚĐØģÛŲ اØģØŠŲاØŊŲ ÚĐØąØŊ. Ûļ-ÚĐØ§ØąØŊÛŲŲØąØģÛŲŲ ØĻŲ ØŊŲ ØąŲØī ØŊØ§ØąŲÛÛ (ØĻا ØĒŲ ÛŲØŊØ§ØąŲŲ Ûا اÛØĻŲ ØŠÛŲÛØŊ ) ŲاŲÚĐØŠØąÛÚĐÛ (ØĻا ÛĩÛ° ؊ا ÛąÛ°Û° ÚŲ
ØĒØīŲاÛÛ ØĻا ØĻØąØ§ØŊÛ ØĒØąÛØŠŲ Û ŲØ§Û ØīاÛØđ اŲŲ)ØĻŲŲÚĐ ŲØ§Û ØŊŲŲÛØēÛ ØĻØ·ŲÛ ۰ÛØđŲÛ Ø§ØŪØŠŲاŲ ØŊØą ŲØŊاÛØŠ Ų ŲØŽ اŲÚĐØŠØąÛÚĐÛ Ø§Øē ØŊŲŲÛØēŲا ØĻŲ ØĻØ·Ų ØŊØą Ų ØŲ ÚŊØąŲ Av Ûا ŲūØąŲÚŊØēÛŲ اŲ ØĻŲ ØĻاŲØŊŲ ŲÛØģ . ۰اÛŲ ØĻŲŲÚĐ ØģŲ ØŊØąØŽŲ ØŊØ§ØąØŊ : Ûą-ØĻŲŲÚĐ ØŊØąØŽŲ اŲŲ :ÚĐŲ ØđØĻØ§ØąØŠØģØŠ اØē ؊اŲØŪÛØą ØŊØą ŲØŊاÛØŠ Av ÚĐŲ ØŪŲØŊ ØąØ§ ØĻŲ ØĩŲØąØŠ اŲØēاÛØī ŲاØĩŲŲ P-R ØĻÛØī اØē ÛēÛ°/. ØŦاŲÛŲ ŲØīاŲ Ų Û ØŊŲØŊ .اÛŲ ØاŲØŠ Ų ØđŲ ŲŲاŲ ŲÛاØēŲ ŲØŊŲ ØŊاØŪŲŲ ØŊØąŲ اŲÛ Ø§ŲØąÚاŲØģ ŲÛØģØŠ . Ûē- ØĻŲŲÚĐ ØŊØąØŽŲ ØŊŲŲ :ÚĐŲ ØđØĻØ§ØąØŠØģØŠ اØē ŲØŊاÛØŠ ÚŊاŲÚŊاŲÛ ÚŊØąŲ Av ŲاÛ؎اØŊ ØķØąØĻاŲ ÚŊØąŲŲÛ (&IouPed beatin&) ÚĐŲ ØŪŲØŊ ØĻ ØŊŲ ÚŊØąŲŲ ØŠŲØģÛŲ Ų Û ØīŲØŊ: -ØĻŲŲÚĐ ØŊØąØŽŲ ØŊŲŲ Ų ŲØĻÛØŠØē ÛÚĐ (ŲŲÚĐŲ ØĻاØŪ ): اØŪØŠŲاŲÛ ØŊØą ÚŊØąŲ Av اØģØŠ ÚĐŲ ØĻا اŲØēاÛØī ŲūÛØīØąŲŲØŊŲ ŲاØĩŲŲ P-R ØŊØą ŲŲاÛØŠ ÛÚĐ Ø§ÛŲ ŲūاŲØģ اØē Ų ØŲ ÚŊØąŲ ØđØĻŲØą ŲØŪŲاŲØŊ ÚĐØąØŊ .ØŊØą اÛŲ ØاŲØŠ ŲŲاØĩŲ P-R ØĻŲ ØŠØŊØąÛØŽ Ø·ŲŲاŲÛ Ų Û ØīŲŲØŊ ŲØĻŲ ØđÚĐØģ ŲŲاØĩŲ P-R ØĻŲ Ø·ŲØą ŲūÛØīØąŲŲØŊŲ ÚĐاŲØī ÛاŲØŠŲ ŲØŊØą ŲŲاÛØŠ ŲūØģ اØē ÛÚĐ Ų ŲØŽ P ØÚĐŲ ŲūŲÚĐØģ QRS ØŊÛØŊŲ ŲŲ Û ØīŲØŊ.اÛŲ ŲūØŊÛØŊŲ ØđŲ ŲŲ اŲ ÚŊØ°Ø§ØąØ§ØģØŠ ŲØŊØą اØŦØą اŲŲ
ØąØ§Ų ŲŲاÛÛ ØĻÛŲ Ø§Øą ØąØ§ ØĻاØē ÚĐŲÛØŊ: ØĻØąØ§Û ØīØąŲØđ ØđŲ ŲÛا؊ اØÛا ØØĻÛŲ Ø§Øą ØąØ§ ØąŲÛ ØģØ·ØÛ ØģØŪØŠ ŲØŊØą ŲØķØđÛØŠ ØŪŲاØĻÛØŊŲ ØĻŲ ŲūØīØŠ (SUpine) ŲØąØ§Øą ØŊŲÛØŊ .اŲØąØ§ØŊ ØšÛØąØØąŲŲ Ø§Û ØŊØą ØĻÛŲ Ø§ØąØ§Ų ØŠØąŲŲ اÛÛ ŲØšÛØą ØŠØąŲŲ اÛÛ Ø§Øē Ų اŲŲØą ØđŲØĻ ØŊاØŊŲ ØģØą ŲØĻاŲا ØĻØąØŊŲ ÚاŲŲ (Head tilt chin  lift ) ØĻØąØ§Û ØĻاØē ÚĐØąØŊŲ ØąØ§Ų ŲŲاÛÛ Ø§ØģØŠŲاØŊŲ ŲŲ اÛŲØŊ ŲŲÛ Ø§ŲØąØ§ØŊ ØĒŲ ŲØēØī ØŊÛØŊŲ Ų Û ØŠŲاŲŲØŊ ØŊØą ØĻÛŲ Ø§ØąØ§Ų ØŠØąŲŲ اÛÛ ØĻØŊŲŲ ØŪŲ ÚĐØąØŊŲ ØģØą ØĻŲ ØđŲØĻ اØē Ų اŲŲØą ØĻاØē ÚĐØąØŊŲ ŲÚĐ (iaw thIust) اØģØŠŲاØŊŲ ŲŲ اÛŲØŊ .ØĻØąØ§Û Ų ØØŊŲØŊ ÚĐØąØŊŲ ØØąÚĐا؊ ÚŊØąØŊŲ ØŊØą اÛŲ ØĻÛŲ Ø§ØąØ§Ų ØĻŲØŠØą اØģØŠ ØĻŲ ؎اÛÛ Ø§ØģØŠŲاØŊŲ اØē ŲØģاÛŲ ØĻÛ ØØąÚĐØŠ ØģاØēÛ ÚŊØąØŊŲ ØاØē Ų ØØŊŲØŊÛØŠ ØØąÚĐا؊ ØĻا ÚĐŲ ÚĐ ØŊØģØŠ اØģØŠŲاØŊŲ ŲŲ ŲØŊ ØŠŲŲØģ ØĻÛŲ Ø§Øą ØąØ§ ØĻØąØąØģÛ ÚĐŲÛØŊ: ØŊØą ØاŲÛ ÚĐŲ ØąØ§Ų ŲŲاÛÛ ØĻÛŲ Ø§Øą ØąØ§ ØĻاØē ŲÚŊŲ ØŊاØīØŠŲ اÛØŊ ØØĻŲ ŲŲØģŲ ØģÛŲŲ ŲÛ ŲÚŊاŲ ÚĐŲÛØŊ ØØŠŲŲØģ اŲ ØąØ§ ØĻØīŲŲÛØŊ ŲاØØģاØģ ÚĐŲÛØŊ .ŲūØģ اØē ÛąÛ° ØŦاŲÛŲ اÚŊØą ØŠŲŲØģ Ø·ØĻÛØđÛ Ų ØīاŲØŊŲ ŲÚĐØąØŊÛØŊ ØØĻاÛØŊ ÛēØĻØ§Øą ØŠŲŲØģ Ų ØĩŲŲØđÛ ØĻŲ ØĻÛŲ Ø§Øą ØĻØŊŲÛØŊ.اÚŊØą ØĻا اŲ؎اŲ Ų اŲŲØą ØĻÛŲ Ø§Øą ØŠŲŲØģ ØŪŲØŊ ØĻØŪŲØąØŊ ŲūÛØŊا ÚĐØąØŊØØĻŲ
ØģŲÚŊ ÚĐŲÛŲ ØĻŲ ØĩŲØąØŠ Ø·ØĻÛØđÛ Ø Ų
ØØĩŲŲا؊ ØēاØĶØŊ ŲØąØ§ÛŲØŊ ŲØ§Û ØīÛŲ
ÛاÛÛ ØĻØŊŲ اØē Ø·ØąÛŲ اØŊØąØ§ØąØŊŲØđ Ų
Û ØīŲŲØŊ . ŲŲØŠÛ Ø§ØŊØąØ§Øą ØĻا ŲØąØ§ŲØąØŊŲ ŲØ§Û ØēاØĶØŊ ÚĐŲ ŲاØŊØą ØĻŲ ÚĐØąÛØģ؊اŲŲ ØīØŊŲ ŲØģØŠŲØŊ Ų Ų
Û ØŠŲاŲŲØŊ ØĻŲ ØģاØŪØŠØ§Øą ŲاÛÛ ØīØĻÛŲ ØģŲÚŊ ØŠÛØŊÛŲ ØīŲŲØŊ اØīØĻاØđ ØīŲØŊ Ų Ûا ŲŲØŠÛ ØŠØąÚĐÛØĻا؊ ØīÛŲ
ÛاÛÛ ÚĐŲ ØĻŲ ØĩŲØąØŠ Ø·ØĻÛØđÛ Ø§Øē ŲØąØ§ÛŲØŊ ÚĐØąÛØģ؊اŲŲ ØīØŊŲ ØŽŲŲ ÚŊÛØąÛ Ų
Û ÚĐŲŲØŊ ØŲ ØŽŲØŊ ØŊاØīØŠŲ ØĻاØīŲØŊØ ØģŲÚŊ ÚĐŲÛŲ ØĻŲØŽŲØŊ Ų
Û ØĒÛŲØŊ . ŲØąØ§ÛŲØŊ ØŠØīÚĐÛŲ ØģŲÚŊ ÚĐŲÛŲ ÚŲØŊ ØģاŲ Ø·ŲŲ Ų
Û ÚĐØīØŊ . ØŊØą ØĩŲØąØŠ ÚĐŲÚÚĐ ØĻŲØŊŲ ØģŲÚŊ Ø ØĒŲŲا اØē ÚĐŲÛŲ ÚĐŲØŊŲ ØīØŊŲ Ų اØē Ø·ØąÛŲ ØģÛØģØŠŲ
اØŊØąØ§ØąÛ ØŊŲØđ Ų
Û ØīŲŲØŊ Ų اØē Ø·ØąÛŲ اØŊØąØ§Øą ŲŲا؊ÛاŲ ØŪØ§ØąØŽ Ų
Û ÚŊØąØŊŲØŊ . ØģŲÚŊ ŲØ§Û ØĻØēØąÚŊØŠØą ØŊØą ÚĐŲÛŲ ØĻاŲÛ Ų
Û Ų
اŲŲØŊ Ų ÚŊŲÚŊاŲÛ ØĻŲ Ø·ØąŲ Ų
ÛØēŲØ§Û ØØąÚĐØŠ Ų
Û ÚĐŲŲØŊ . ØŊØą ØĩŲØąØŠÛ ÚĐŲ ØģŲÚŊ ØŊØą Ų
ÛØēŲØ§Û ØŠŲ ŲØīÛŲ ØīŲØŊ Ų
Û ØŠŲاŲØŊ ØĻاØđØŦ اÛ؎اØŊ ØŊØąØŊŲØ§Û ØīØŊÛØŊ ØīŲØŊ . ØģŲÚŊ ŲØ§Û ØĻØēØąÚŊ ÚĐŲÛŲ Ų
ØđŲ
ŲŲاŲ ØŊØąØŊŲاÚĐ ŲÛØģØŠŲØŊ اŲ
ا Ų
Û ØŠŲاŲŲØŊ ØŪØ·Øą ØĻØąŲØē ØđŲŲŲØŠ ØąØ§ اŲØēاÛØī ØŊŲŲØŊ .
ŲūŲاØģŲ Ø§Û ØŠØ§ØēŲ ÛØŪ ØēØŊŲ (FFP) .FFP ØŊØą Ų ŲØ§ØąØŊ ØēÛØą ÚĐØ§ØąØĻØąØŊ ØŊØ§ØąØŊ : -ÚĐŲاÚŊŲŲŲŲūØ§ØŠÛ Ø§ÚĐØŠØģاØĻÛ (Ų ØŦŲ Ų ØģŲ ŲŲ ÛØŠ ØĻا ŲØ§Øą ŲØ§ØąÛŲ ) ØĻا ØŪŲŲØąÛØēÛ ŲØđاŲ Ûا ŲØĻŲ اØē اŲ؎اŲ اØđŲ اŲ ØŠŲا؎Ų Û ØŊØą ØĩŲØąØŠÛ ÚĐŲ PT Ûا PTT ØĻÛŲ Ø§Øą Ûą/Ûĩ ØĻØąØ§ØĻØą اŲØēاÛØī ÛاŲØŠŲ ŲÛا ØŊØą ØŠØģØŠ ŲØ§Û ØĻØąØąØģÛ ŲاÚĐØŠŲØąŲا ØØŊØą ØĩØŊ ØĒŲŲا ØĻŲ ØēÛØą ÛēÛĩ ØŊØą ØĩØŊ ŲØąŲ اŲ ØąØģÛØŊŲ ØĻاØīØŊ. -ÚĐŲ ØĻŲØŊ Ø§ØąØŦÛ ŲاÚĐØŠŲØą Ųا ØŊØą Ų ŲاŲØđÛ ÚĐŲ ØŠØēØąÛŲ ŲاÚĐØŠŲØą Ų ÛØģØą ŲØĻاØīØŊ. -ØĻÛŲ Ø§ØąØ§Ų TTP ÚĐŲ ØŠØØŠ exchan&e ŲØąØ§Øą ÚŊØąŲØŠŲ ØĻاØīŲØŊ. – ØĻÛŲ Ø§ØąØ§ŲÛ ÚĐŲ اŲØŠŲاŲ ØŪŲŲ ØØŽÛŲ ØŊØą ØĒŲŲا ØĩŲØąØŠ ÚŊØąŲØŠŲ Ų ØŪŲŲØąÛØēÛ ŲØđاŲ ØŊØ§ØąŲØŊ . -ÚĐŲ ØĻŲØŊ ØĒŲØŠÛ ØŠØąŲŲ ØĻÛŲ III ØØŊØą ØĩŲØąØŠÛ ÚĐŲ اÛŲ ŲØąØ§ŲØąØŊŲ ØŊØą ØŊØģØŠØąØģ ŲØĻاØīØŊ. -ÛÚĐ ÚĐÛØģŲ FFP ØØŊŲØŊ ÛēÛ°Û° ؊ا ÛēÛĩÛ° Ų ÛŲÛ ŲÛØŠØą ØØŽŲ ØŊØ§ØąØŊ ŲØŠŲ اŲ Û ŲاÚĐØŠŲØąŲا ØąØ§ Ûą ŲاØØŊ ØŊØą Ų ÛŲÛ ŲÛØŠØą Ų ŲÛØĻØąÛŲŲÚŲ ØąØ§ ÛąØŠØ§Ûē Ų ÛŲÛÚŊØąŲ ØŊØą Ų ÛŲÛ ŲÛØŠØą اŲØēاÛØī ØŪŲاŲØŊ ØŊاØŊ. .FFP ØĻاÛØŊ ØģاØē ÚŊØ§ØąÛ ABO ØŊاØīØŠŲ ØĻاØīØŊ ŲØŊŲØē ØīØąŲØđ ØĒŲ Ø ÛąÛ° ؊ا ÛąÛĩ Ų ÛŲÛ ŲÛØŠØą ØĻØąØ§Û ŲØą ÚĐÛŲŲ ÚŊØąŲ ŲØēŲ ØĻØŊŲ ( Ûē ؊ا Ûī ÚĐÛØģŲ ) Ų Û ØĻاØīØŊ . .ÛÚĐ ŲاØØŊ FFP ØĻÛØīØŠØą
ØĒØģÛØĻ ŲØ§Û Ø§ØģØŠŲØīاŲÛ ØŊØą ØģŲØŪØŠÚŊÛ Ųا .Ų ؊اŲ ØģŲاŲŲ ØđŲÛØąØšŲ ØĻŲØĻŲØŊ ØąŲØī ŲØ§Û ØŲ اÛØŠ ØŠŲŲØģÛ Ø§Øē ØđŲŲ ØđŲ ØŊŲ Ų ØąÚŊ ŲŲ ÛØą ØĻÛŲ Ø§ØąØ§Ų ØģŲØŪØŠÚŊÛ Ø§ØģØŠ . .Ų ØđŲ ŲŲاŲ ØĻŲ ØŊŲØĻاŲ ØĒØŠØī ØģŲØēÛ ØŊØą ŲØķاŲØ§Û ØĻØģØŠŲ اÛ؎اØŊ Ų Û ØīŲØŊÛا ØŊØą اŲØąØ§ØŊÛ ÚĐŲ ØĻŲ ØŊŲØĻاŲ ÚĐاŲØī ØģØ·Ø ŲŲØīÛØ§ØąÛ ØŊØą ŲØķØ§Û ØĒØŠØī ØģŲØēÛ Ų ØØĻŲØģ ØīØŊŲ اŲØŊ . .ØĒØģÛØĻ ØاØĩŲŲ ØŊØą اØŦØą ØØąØ§ØąØŠ Ø Ø°ØąØ§ØŠ Ų ØđŲŲ ŲÚŊاØēŲØ§Û ØģŲ Û ØاØĩŲŲ Ų Û ØĻاØīØŊ .ØĻاŲØą ØđŲ ŲŲ Û Ø§ÛŲ اØģØŠ ÚĐŲ ØĒØģÛØĻ ØØąØ§ØąØŠÛ Ų ØģØŠŲÛŲ ØĻŲ ØąØ§ŲŲØ§Û ŲŲاÛÛ ŲŲŲاŲÛ (؊ا ØŠØ§ØąŲØ§Û ØĩŲØŠÛ ) Ų ØØŊŲØŊ اØģØŠ Ų ÚŊØą Ų اØŊŲ اØģØŠŲØīاŲÛ ØĻØŪØ§Øą ØĻاØīØŊ. .ŲŲÛ Ø°ØąØ§ØŠ Ų ØđŲŲ ØąØģÛØŊŲ ØĻŲ ØĻØąŲŲÚĐÛŲŲ Ųا اÛ؎اØŊ ØŠØØąÛÚĐ ØąØ§Ų ŲŲاÛÛ Ø ØĻØąŲŲÚĐŲ ØģŲūاØģŲ (ØēŲØŊ ØąØģ ) ŲاØŊŲ ØąØ§Ų ŲØ§Û ØŠØ؊اŲÛ (ŲūØģ اØē ÛēÛī ØģاØđØŠ ) Ų Û ŲŲ اÛŲØŊ. .Ų ŲاØŊ ØģŲ Û Ų ŲØŽŲØŊ اØē ØŽŲ ŲŲ Ų ŲŲŲ اÚĐØģÛØŊ ÚĐØąØĻŲ ŲØģÛاŲÛØŊ ŲÛØŊØąŲÚŲ اØē Ų ŲŲ ØŠØąÛŲ ØđŲاŲ Ų Ų ØģŲ ŲŲ ÛØŠ ŲØģØŠŲØŊ Ų ŲŲ ØąØ§Ų ØĻا ØģŲØŪØŠÚŊÛ ØŊÛØŊŲ Ų Û ØīŲŲØŊ . .اØē ØŽŲ ŲŲ ØđŲØ§ØąØķ ØģŲØŪØŠÚŊÛ Ø§ØģØŠŲØīاŲÛ Ø ARDS اØģØŠ Ųذا ØŊØą اÛŲ ØĻÛŲ Ø§ØąØ§Ų ØĻاÛØŊ Ų ØØŊŲØŊÛØŠ Ų اÛØđا؊ اØđŲ اŲ ØīŲØŊ. .ØŠØīØŪÛØĩ