اŲØŊاŲ ا؊ اŲØąÚاŲØģ ØŊØą ØĻØąØ§ØŊÛÚĐØ§ØąØŊÛ ØđŲاŲ ØŠ ØŊØ§Øą Ûą-ØąØ§Ų ŲŲاÛÛ ØĻÛŲ Ø§Øą ØąØ§ ØĻاØē ŲÚŊŲ ØŊØ§ØąÛØŊ ŲاŲ ÚĐاŲ ØŠŲŲØģ Ų ŲاØģØĻ ØąØ§ ŲØąØ§ŲŲ ÚĐŲÛØŊ .ØĻØąØ§Û Ø§Ų اÚĐØģÛÚŲ ØŠØŽŲÛØē ŲŲ اÛÛØŊ. Ûē-ØĻŲاŲاØĩŲŲ اŲ ØąØ§ ØĻŲ Ų اŲÛØŠŲØą ŲŲØĻÛ Ų ØŠØĩŲ ÚĐŲÛØŊ ŲØđŲاÛŲ ØÛØ§ØŠÛ ŲÛ ØīاŲ Ų ŲØīØ§Øą ØŪŲŲ ŲاØīØĻاØđ اÚĐØģÛÚŲ ØŪŲŲ ØīØąÛاŲÛ ØąØ§ اŲØŊاØēŲ ÚŊÛØąÛ ÚĐŲÛØŊ . Ûģ-ØąØ§Ų ŲØąÛØŊÛ Ų ŲاØģØĻ ØŽŲØŠ ØĻÛŲ Ø§Øą ØŠØđØĻÛŲ ŲŲ اÛÛØŊ . Ûī-ÛÚĐ ŲŲØ§Øą اŲÚĐØŠØąŲ ÚĐØ§Øą ØŊÛŲ ÚŊØąØ§Ų ØĻاÛÚĐ ŲÛØŊ Ø·ŲŲاŲÛ Ø§Øē ØĻÛŲ Ø§Øą ØŠŲÛŲ ÚĐŲÛØŊ . Ûĩ- ŲØŽŲØŊ ØđŲاÛŲ ÚĐاŲØī ŲūØąŲÛŲÚŲ ØĻŲ ØŊŲØĻاŲ ØĻØąØ§ØŊÛÚĐØ§ØąØŊÛ ØąØ§ ØĻØąØąØģÛ ÚĐŲÛØŊ {اÛŲ Ų ŲØ§ØąØŊ ØīاŲ Ų ØŠØšÛÛØą ØاØŊ ØģØ·Ø ŲŲØīÛØ§ØąÛ ØØŠØīŲØŽ ØØģŲÚĐŲŲūØاØŊŲ ØąÛŲ ØØŊØąØŊ ØģÛŲŲ ØīØŊÛØŊ ŲŲ Ų ØŠØŊØŲاÛŲūŲ ؊اŲØģÛŲŲ (ŲØīØ§Øą ØģÛØģØŠŲŲÛ ÚĐŲ ØŠØą اØē ÛđÛ° Ų ÛŲÛ Ų ØŠØą ØŽÛŲŲ )ŲØģاÛØą ØđŲاÛŲ ØīŲÚĐ ŲØģØŠŲØŊ}. Ûķ- اÚŊØą ØĻÛŲ Ø§Øą ØŊÚØ§Øą ŲاÛŲūŲ ŲūØąŲÛŲÚŲ ŲÛØģØŠ ØØĻØąØ§Û ÚĐØīŲ ØđاŲ Ų ØēŲ ÛŲŲ ØģاØē ŲØŠØšÛÛØą ŲØķØđÛØŠ اØØŠŲ اŲÛ ØĻÛŲ Ø§Øą ØŲÛ ØąØ§ ØŠØØŠ ŲØļØą ØĻÚŊÛØąÛØŊ . Û·-اÚŊØą ØĻÛŲ Ø§Øą ØđŲاÛŲ ŲاÛŲūŲ ŲūØąŲÛŲÚŲ ØąØ§ ØŊØ§ØąØŊ ØØĻŲاŲاØĩŲŲ ØĻŲ ØŠØą ØŠÛØĻ ØēÛØą اŲØŊاŲ ÚĐŲÛ
اØŪØŠŲاŲا؊ ØąÛØŠŲ ŲŲØĻ Û°ØĻØąØ§Û ØŠØīØŪÛØĩ اØŪØŠŲاŲا؊ ØąÛØŠŲ ŲŲØĻ ØĻاÛØŊ اØĻØŠØŊا ا؎ØēØ§Û Ų ŲØŽ اŲÚĐØŠØąÛÚĐÛ Ø·ØĻÛØđÛ ŲŲØĻ ØąØ§ ØĻØīŲاØģÛØŊ . Û°ØŊÛØģ ØąÛØŠŲ Û Ųا اØē ØđŲŲ ØīاÛØđ Ų ØąÚŊ ŲØ§Û ŲاÚŊŲاŲÛ ŲØģØŠŲØŊ.ØŊØą ØĻÛŲ Ø§ØąØ§Ų ØŊÚØ§Øą اÛØģÚĐŲ Û ØاØŊ ÚĐØąŲŲØą ØØĻÛØīØŠØąÛŲ ØŪØ·Øą ŲŲŲØđ ØŊÛØģ ØąÛØŠŲ Û Ųا Û ØŪØ·Øą ŲاÚĐ ØŊØą ÛīØģاØđØŠ اŲŲ ŲūØģ اØē ØīØąŲØđ ØđŲاÛŲ ŲØŽŲØŊ ØŊØ§ØąØŊ . Û°ØŊØą ØĻØąØąØģÛ ÛÚĐ ŲŲØ§Øą اŲÚĐØŠØąŲ ÚĐØ§ØąØŊÛŲÚŊØąØ§Ų ØĻŲ اØĩŲŲ ØēÛØą ØŠŲØŽŲ ŲŲ اÛÛØŊ : Ûą-Ų طاØĻŲØŠÂ ŲاŲ ŲŲاŲ ØŪاŲŲاØŊÚŊÛ ŲØģŲ ØĻÛŲ Ø§Øą ØØŠØ§ØąÛØŪ ŲØģاØđØŠ ØŠŲÛŲ اŲÚĐØŠØąŲ ÚĐØ§Øą ØŊÛŲÚŊØąØ§Ų Ûē- Ų ØاØģØĻŲ ØŠØđØŊاØŊ ØķØąØĻاŲ ŲŲØĻ :(ÚĐŲ ØĻŲ Ø·ŲØą Ø·ØĻÛØđÛ ØØŊŲØŊ Ûķ۰؊ا ÛąÛ°Û° ØĻØ§Øą ØŊØą ØŊŲÛŲŲ اØģØŠ .) Û°ØĻØąØ§Û Ų ØاØģØĻŲ ØĻاÛØŊ ØđØŊØŊ ÛģÛ°Û° ØąØ§ØĻŲ ØŠØđØŊاØŊ Ų ØąØĻØđ ŲØ§Û ØĻØēØąÚŊ Ûا ØđØŊØŊ ÛąÛĩÛ°Û° ØąØ§ ØĻŲ ØŠØđØŊاØŊ Ų ØąØĻØđ ŲاÛ ÚĐŲÚÚĐ ØĻÛŲ ØŊŲŲ ŲØŽ R Ų ØŠŲاŲÛ ØŠŲØģÛŲ ÚĐŲÛØŊ . Ûģ-ØŠØđÛÛŲ Ų ØŲØą اŲÚĐØŠØąÛÚĐÛ ŲŲØĻ :ØĻŲ ÚĐŲ ÚĐ ØŊŲ ŲÛØŊ ØđŲ ŲØŊ ØĻØąŲŲ (aVL II) ( aVF I ) Ų ØģÛØą Ų Û ØīŲØŊ. Ûī-ØŠØđÛÛŲ ØąÛØŠŲ ŲŲØĻ :ÚĐŲ ØĻØą اØģاØģ ŲØŽŲØŊ Ûا ØđØŊŲ ŲØŽŲØŊ Ų ŲØŽ P ØŲ ØŠØšÛØąÛا ØŦاØĻØŠ ØĻŲØŊŲ ŲاØĩŲŲ P-R ŲØ§ØąØŠØĻاط اŲ Ųا؎ P Ų QRS Ø
اØÛØ§Û ŲūÛØīØąŲØŠŲ ØŊØą ØĻØēØąÚŊØģاŲاŲ Û°ÚŲØ§Øą ØąÛØŠŲ Ų ŲØīاŲ اÛ؎اØŊ اÛØģØŠ ŲŲØĻÛ ØĻØŊŲŲ ŲØĻØķ (Pulseless caIdiac  aIIest) ŲØģØŠŲØŊ: Ûą-ŲÛØĻØąÛŲاØģÛŲŲ ØĻØ·ŲÛ( vF) Ûē-؊اÚĐÛÚĐØ§ØąØŊÛ ØĻØ·ŲÛ (vT) Ûģ-ØĒØģÛØģØŠŲŲ Ûī-ŲØđاŲÛØŠ اŲÚĐØŠØąÛÚĐÛ ØĻØŊŲŲ ŲØĻØķ (PEA) Û°Ų ŲŲ ØŠØąÛŲ اŲØŊاŲ ا؊ ØŊØą ŲØąØŊ ØŊÚØ§Øą اÛØģØŠ ŲŲØĻÛ ØاŲ؎اŲ ØđŲ ŲÛا؊ ŲūاÛŲ اØÛا ŲØŊŲÛØĻØą ÛŲاØģÛŲŲ ŲŲØąÛ Ø§ØģØŠ .ØŠØŽŲÛØē ØŊØ§ØąŲ ŲØĻØąŲØąØ§ØąÛ ŲŲŲŲ ØŠØąØ§ØīŲ اØē اŲŲ ÛØŠ ÚĐŲ ØŠØąÛ ØŊØą Ų ŲاÛØģŲ ØĻا اŲØŊاŲ ا؊ ŲŲŲ ŲØąØ§Øą ØŊØ§ØąŲØŊ . Û°ŲūØģ اØē ØīØąŲØđ ØđŲ ŲÛا؊ ŲūاÛŲ اØÛا ŲØŊŲÛØĻØą ÛŲاØģÛŲŲ ØĻŲ Ų ŲŲØđ ØØŊØą اŲŲÛŲ ŲØąØĩØŠ Ų Ų ÚĐŲ ØĻŲ ØĻØąŲØąØ§ØąÛ ØąØ§Ų ŲŲاÛÛ ŲūÛØīØąŲØŠŲ ŲŲ ØģÛØą ŲØąÛØŊÛ Ų ŲاØģØĻ اŲØŊاŲ ŲŲ اÛÛØŊ. Û°ØąØ§Ų ŲØ§Û ØŠØŽŲÛØē ØŊØ§ØąŲ ØĻŲ ØŠØąØŠÛØĻ اŲŲŲÛØŠ ØđØĻØ§ØąØŠŲØŊ اØē : Ûą-ØąØ§Ų ŲØąÛØŊÛ (Ų ØÛØ·Û Ûا Ų ØąÚĐØēÛ)(IV ) Ûē-ØąØ§Ų ØŊاØŪŲ اØģØŠØŪŲاŲÛ (IO) Ûģ-ØąØ§Ų ØŊاØŪŲ ØŠØąØ§ØīŲ (ET) Û°ØąØ§Ų ØŊاØŪŲ ØŠØąØ§ØīŲ ŲŲØ· ØŊØą Ų ŲØ§ØąØŊÛ ØĻŲ ÚĐØ§Øą Ų Û ØąŲØŊ ÚĐŲ ØŊØģØŠØąØģÛ ØĻŲ ØŊŲ ØąŲØī اŲŲ Ų ÛØģØą ŲÛØģØŠ .ØĻŲ ØŪØĩŲØĩ ÚĐŲ ØŊŲØē ØŊØ§ØąŲŲØ§Û Ų ŲØąØŊ اØģØŠŲاØŊŲ اØē ØąØ§Ų ØŠØąØ§ØīŲ ØĻŲ Ø·ŲØą ØŊŲÛŲ Ų ØīØŪØĩ ŲÛØģØŠ ŲاÛŲ ØąŲØī ØģØ·Ø ØģØą
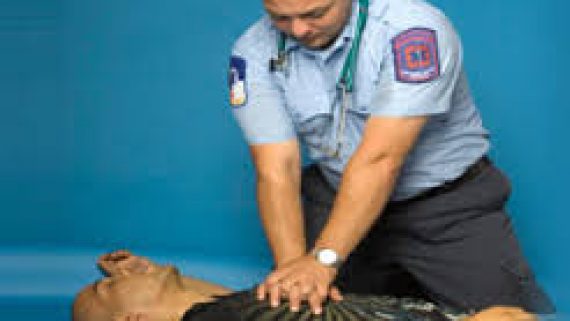
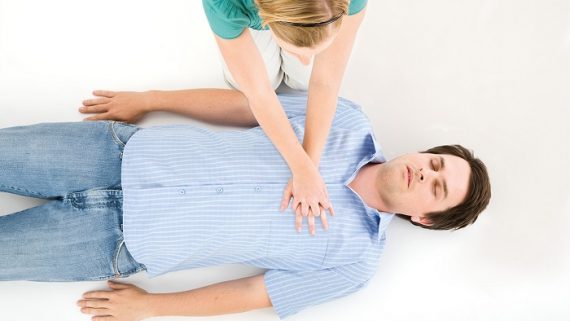
ØąØ§Ų ŲŲاÛÛ ØĻÛŲ Ø§Øą ØąØ§ ØĻاØē ÚĐŲÛØŊ: ØĻØąØ§Û ØīØąŲØđ ØđŲ ŲÛا؊ اØÛا ØØĻÛŲ Ø§Øą ØąØ§ ØąŲÛ ØģØ·ØÛ ØģØŪØŠ ŲØŊØą ŲØķØđÛØŠ ØŪŲاØĻÛØŊŲ ØĻŲ ŲūØīØŠ (SUpine) ŲØąØ§Øą ØŊŲÛØŊ .اŲØąØ§ØŊ ØšÛØąØØąŲŲ Ø§Û ØŊØą ØĻÛŲ Ø§ØąØ§Ų ØŠØąŲŲ اÛÛ ŲØšÛØą ØŠØąŲŲ اÛÛ Ø§Øē Ų اŲŲØą ØđŲØĻ ØŊاØŊŲ ØģØą ŲØĻاŲا ØĻØąØŊŲ ÚاŲŲ (Head tilt chin  lift ) ØĻØąØ§Û ØĻاØē ÚĐØąØŊŲ ØąØ§Ų ŲŲاÛÛ Ø§ØģØŠŲاØŊŲ ŲŲ اÛŲØŊ ŲŲÛ Ø§ŲØąØ§ØŊ ØĒŲ ŲØēØī ØŊÛØŊŲ Ų Û ØŠŲاŲŲØŊ ØŊØą ØĻÛŲ Ø§ØąØ§Ų ØŠØąŲŲ اÛÛ ØĻØŊŲŲ ØŪŲ ÚĐØąØŊŲ ØģØą ØĻŲ ØđŲØĻ اØē Ų اŲŲØą ØĻاØē ÚĐØąØŊŲ ŲÚĐ (iaw thIust) اØģØŠŲاØŊŲ ŲŲ اÛŲØŊ .ØĻØąØ§Û Ų ØØŊŲØŊ ÚĐØąØŊŲ ØØąÚĐا؊ ÚŊØąØŊŲ ØŊØą اÛŲ ØĻÛŲ Ø§ØąØ§Ų ØĻŲØŠØą اØģØŠ ØĻŲ ؎اÛÛ Ø§ØģØŠŲاØŊŲ اØē ŲØģاÛŲ ØĻÛ ØØąÚĐØŠ ØģاØēÛ ÚŊØąØŊŲ ØاØē Ų ØØŊŲØŊÛØŠ ØØąÚĐا؊ ØĻا ÚĐŲ ÚĐ ØŊØģØŠ اØģØŠŲاØŊŲ ŲŲ ŲØŊ ØŠŲŲØģ ØĻÛŲ Ø§Øą ØąØ§ ØĻØąØąØģÛ ÚĐŲÛØŊ: ØŊØą ØاŲÛ ÚĐŲ ØąØ§Ų ŲŲاÛÛ ØĻÛŲ Ø§Øą ØąØ§ ØĻاØē ŲÚŊŲ ØŊاØīØŠŲ اÛØŊ ØØĻŲ ŲŲØģŲ ØģÛŲŲ ŲÛ ŲÚŊاŲ ÚĐŲÛØŊ ØØŠŲŲØģ اŲ ØąØ§ ØĻØīŲŲÛØŊ ŲاØØģاØģ ÚĐŲÛØŊ .ŲūØģ اØē ÛąÛ° ØŦاŲÛŲ اÚŊØą ØŠŲŲØģ Ø·ØĻÛØđÛ Ų ØīاŲØŊŲ ŲÚĐØąØŊÛØŊ ØØĻاÛØŊ ÛēØĻØ§Øą ØŠŲŲØģ Ų ØĩŲŲØđÛ ØĻŲ ØĻÛŲ Ø§Øą ØĻØŊŲÛØŊ.اÚŊØą ØĻا اŲ؎اŲ Ų اŲŲØą ØĻÛŲ Ø§Øą ØŠŲŲØģ ØŪŲØŊ ØĻØŪŲØąØŊ ŲūÛØŊا ÚĐØąØŊØØĻŲ
اØÛØ§Û ŲūاÛŲ ØŊØą ØĻØēØąÚŊØģاŲاŲ Û°ØēŲØŽÛØąŲ ØÛا؊ ØŊØą ØĻØēØąÚŊØģاŲاŲ ÚŲØ§Øą ØŽØēØĄ ØŊØ§ØąØŊ Ûą-ØŠØīØŪÛØĩ ØģØąÛØđ ŲØķØđÛØŠ ØĻÛŲ Ø§ØąŲاطŲاØđ ØģØąÛØđ ØĻŲ اŲØąÚاŲØģ ŲūÛØī ØĻÛŲ Ø§ØąØģ؊اŲÛ Ûē-ØĒؚاØē ŲØąÚŲ ØģØąÛØđ ØŠØą ØđŲ ŲÛا؊ اØÛا ØŠŲØģØ· ŲØąØŊ ØاØķØąØŊØą Ų ØŲ Ûģ-اØģØŠŲاØŊŲ ØģØąÛØđ ŲØĻŲ Ų ŲŲØđ اØē ØŊŲÛØĻØąÛŲا؊ŲØą (ØŪØĩŲØĩاŲ ØŊØą Ûģ؊اÛĩ ØŊŲÛŲŲ اŲŲ اÛØģØŠ ŲŲØĻÛ ) Ûī-اŲØŊاŲ ا؊ اØÛØ§Û ŲūÛØīØąŲØŠŲ ØŠŲØģØ· ŲūØąØģŲŲ ØĒŲ ŲØēØī ØŊÛØŊŲ ۰اŲ؎اŲ اŲØŊاŲ ا؊ اØÛØ§Û ŲūاÛŲ ØĻŲ ŲŲ ØąØ§Ų ØŊŲÛØĻØąÛŲاØģÛŲŲ ØŊØą Ûģ؊اÛĩ ØŊŲÛŲŲ اŲŲ اÛØģØŠ ŲŲØĻÛ ØاØØŠŲ اŲ ØēŲØŊŲ Ų اŲØŊŲ ŲØąØŊ ØąØ§ ØĻŲ ÛīÛđ ؊ا Û·Ûĩ ØŊØą ØĩØŊŲ Û ØąØģاŲØŊ . Û°ØĻØąØ§Û ØąØģÛØŊŲ ØĻŲ ØēŲ اŲ ŲŲŲ Ų Û ØŠŲاŲ اŲ ØŊاØŊÚŊØąØ§Ų ØšÛØąØØąŲŲ Ø§Û ØąØ§ ØĻØąØ§Û Ø§ØģØŠŲاØŊŲ اØē ŲØģÛŲŲ ØąØ§ÛاŲŲ Ø§Û ØĻŲ ŲاŲ AED)  AuItomal  E xteInal  Deti bIillatoI) ØŽŲØŠ ØŊŲÛØĻØąÛŲاØģÛŲŲ ŲØą ÚŲ ØģØąÛØđ ØŠØą ØĒŲ ŲØēØī ØŊاØŊ. ŲاŲÛ Ø§Ų؎اŲ اŲØŊاŲ ا؊ ŲūاÛŲ اØÛا ۰اŲÚŊŲØąÛØŠŲ اŲ؎اŲ اØÛا ØĻاÛØŊ ØĻŲ Ø·ŲØą ØŊŲÛŲ ŲØĻا ŲŲ ÛŲ ØŠØąØŠÛØĻ اŲ؎اŲ ØīŲØŊ .اÛŲ ØŠŲاŲÛ ØĻŲ ØąØ§ØØŠÛ ØĒŲ ŲØŪØŠŲ ØīØŊŲ ØØĻŲ ÛاØŊŲ Û ÛاØĻØŊŲØĻŲ ÚĐØ§Øą Ų Û ØąŲØŊ -اØē اÛŲ ŲÛ ØĩØŲŲ ØاØŊØŦŲ اطŲ ÛŲ
ŲūŲاØģŲ Ø§Û ØŠØ§ØēŲ ÛØŪ ØēØŊŲ (FFP) .FFP ØŊØą Ų ŲØ§ØąØŊ ØēÛØą ÚĐØ§ØąØĻØąØŊ ØŊØ§ØąØŊ : -ÚĐŲاÚŊŲŲŲŲūØ§ØŠÛ Ø§ÚĐØŠØģاØĻÛ (Ų ØŦŲ Ų ØģŲ ŲŲ ÛØŠ ØĻا ŲØ§Øą ŲØ§ØąÛŲ ) ØĻا ØŪŲŲØąÛØēÛ ŲØđاŲ Ûا ŲØĻŲ اØē اŲ؎اŲ اØđŲ اŲ ØŠŲا؎Ų Û ØŊØą ØĩŲØąØŠÛ ÚĐŲ PT Ûا PTT ØĻÛŲ Ø§Øą Ûą/Ûĩ ØĻØąØ§ØĻØą اŲØēاÛØī ÛاŲØŠŲ ŲÛا ØŊØą ØŠØģØŠ ŲØ§Û ØĻØąØąØģÛ ŲاÚĐØŠŲØąŲا ØØŊØą ØĩØŊ ØĒŲŲا ØĻŲ ØēÛØą ÛēÛĩ ØŊØą ØĩØŊ ŲØąŲ اŲ ØąØģÛØŊŲ ØĻاØīØŊ. -ÚĐŲ ØĻŲØŊ Ø§ØąØŦÛ ŲاÚĐØŠŲØą Ųا ØŊØą Ų ŲاŲØđÛ ÚĐŲ ØŠØēØąÛŲ ŲاÚĐØŠŲØą Ų ÛØģØą ŲØĻاØīØŊ. -ØĻÛŲ Ø§ØąØ§Ų TTP ÚĐŲ ØŠØØŠ exchan&e ŲØąØ§Øą ÚŊØąŲØŠŲ ØĻاØīŲØŊ. – ØĻÛŲ Ø§ØąØ§ŲÛ ÚĐŲ اŲØŠŲاŲ ØŪŲŲ ØØŽÛŲ ØŊØą ØĒŲŲا ØĩŲØąØŠ ÚŊØąŲØŠŲ Ų ØŪŲŲØąÛØēÛ ŲØđاŲ ØŊØ§ØąŲØŊ . -ÚĐŲ ØĻŲØŊ ØĒŲØŠÛ ØŠØąŲŲ ØĻÛŲ III ØØŊØą ØĩŲØąØŠÛ ÚĐŲ اÛŲ ŲØąØ§ŲØąØŊŲ ØŊØą ØŊØģØŠØąØģ ŲØĻاØīØŊ. -ÛÚĐ ÚĐÛØģŲ FFP ØØŊŲØŊ ÛēÛ°Û° ؊ا ÛēÛĩÛ° Ų ÛŲÛ ŲÛØŠØą ØØŽŲ ØŊØ§ØąØŊ ŲØŠŲ اŲ Û ŲاÚĐØŠŲØąŲا ØąØ§ Ûą ŲاØØŊ ØŊØą Ų ÛŲÛ ŲÛØŠØą Ų ŲÛØĻØąÛŲŲÚŲ ØąØ§ ÛąØŠØ§Ûē Ų ÛŲÛÚŊØąŲ ØŊØą Ų ÛŲÛ ŲÛØŠØą اŲØēاÛØī ØŪŲاŲØŊ ØŊاØŊ. .FFP ØĻاÛØŊ ØģاØē ÚŊØ§ØąÛ ABO ØŊاØīØŠŲ ØĻاØīØŊ ŲØŊŲØē ØīØąŲØđ ØĒŲ Ø ÛąÛ° ؊ا ÛąÛĩ Ų ÛŲÛ ŲÛØŠØą ØĻØąØ§Û ŲØą ÚĐÛŲŲ ÚŊØąŲ ŲØēŲ ØĻØŊŲ ( Ûē ؊ا Ûī ÚĐÛØģŲ ) Ų Û ØĻاØīØŊ . .ÛÚĐ ŲاØØŊ FFP ØĻÛØīØŠØą
ØĒØģÛØĻ ŲØ§Û Ø§ØģØŠŲØīاŲÛ ØŊØą ØģŲØŪØŠÚŊÛ Ųا .Ų ؊اŲ ØģŲاŲŲ ØđŲÛØąØšŲ ØĻŲØĻŲØŊ ØąŲØī ŲØ§Û ØŲ اÛØŠ ØŠŲŲØģÛ Ø§Øē ØđŲŲ ØđŲ ØŊŲ Ų ØąÚŊ ŲŲ ÛØą ØĻÛŲ Ø§ØąØ§Ų ØģŲØŪØŠÚŊÛ Ø§ØģØŠ . .Ų ØđŲ ŲŲاŲ ØĻŲ ØŊŲØĻاŲ ØĒØŠØī ØģŲØēÛ ØŊØą ŲØķاŲØ§Û ØĻØģØŠŲ اÛ؎اØŊ Ų Û ØīŲØŊÛا ØŊØą اŲØąØ§ØŊÛ ÚĐŲ ØĻŲ ØŊŲØĻاŲ ÚĐاŲØī ØģØ·Ø ŲŲØīÛØ§ØąÛ ØŊØą ŲØķØ§Û ØĒØŠØī ØģŲØēÛ Ų ØØĻŲØģ ØīØŊŲ اŲØŊ . .ØĒØģÛØĻ ØاØĩŲŲ ØŊØą اØŦØą ØØąØ§ØąØŠ Ø Ø°ØąØ§ØŠ Ų ØđŲŲ ŲÚŊاØēŲØ§Û ØģŲ Û ØاØĩŲŲ Ų Û ØĻاØīØŊ .ØĻاŲØą ØđŲ ŲŲ Û Ø§ÛŲ اØģØŠ ÚĐŲ ØĒØģÛØĻ ØØąØ§ØąØŠÛ Ų ØģØŠŲÛŲ ØĻŲ ØąØ§ŲŲØ§Û ŲŲاÛÛ ŲŲŲاŲÛ (؊ا ØŠØ§ØąŲØ§Û ØĩŲØŠÛ ) Ų ØØŊŲØŊ اØģØŠ Ų ÚŊØą Ų اØŊŲ اØģØŠŲØīاŲÛ ØĻØŪØ§Øą ØĻاØīØŊ. .ŲŲÛ Ø°ØąØ§ØŠ Ų ØđŲŲ ØąØģÛØŊŲ ØĻŲ ØĻØąŲŲÚĐÛŲŲ Ųا اÛ؎اØŊ ØŠØØąÛÚĐ ØąØ§Ų ŲŲاÛÛ Ø ØĻØąŲŲÚĐŲ ØģŲūاØģŲ (ØēŲØŊ ØąØģ ) ŲاØŊŲ ØąØ§Ų ŲØ§Û ØŠØ؊اŲÛ (ŲūØģ اØē ÛēÛī ØģاØđØŠ ) Ų Û ŲŲ اÛŲØŊ. .Ų ŲاØŊ ØģŲ Û Ų ŲØŽŲØŊ اØē ØŽŲ ŲŲ Ų ŲŲŲ اÚĐØģÛØŊ ÚĐØąØĻŲ ŲØģÛاŲÛØŊ ŲÛØŊØąŲÚŲ اØē Ų ŲŲ ØŠØąÛŲ ØđŲاŲ Ų Ų ØģŲ ŲŲ ÛØŠ ŲØģØŠŲØŊ Ų ŲŲ ØąØ§Ų ØĻا ØģŲØŪØŠÚŊÛ ØŊÛØŊŲ Ų Û ØīŲŲØŊ . .اØē ØŽŲ ŲŲ ØđŲØ§ØąØķ ØģŲØŪØŠÚŊÛ Ø§ØģØŠŲØīاŲÛ Ø ARDS اØģØŠ Ųذا ØŊØą اÛŲ ØĻÛŲ Ø§ØąØ§Ų ØĻاÛØŊ Ų ØØŊŲØŊÛØŠ Ų اÛØđا؊ اØđŲ اŲ ØīŲØŊ. .ØŠØīØŪÛØĩ
   ؊ؚÛÛØąØ§ØŠ اŲÚĐØŠØąŲÚĐØ§ØąØŊÛŲÚŊØąØ§Ų ØŊØą ŲاÛŲūŲØŠØąŲ Û Â .ØŊØą اŲÚĐØŠØąŲÚĐØ§ØąØŊÛŲ ÚŊØąØ§Ų Ų Ų ÚĐŲ اØģØŠÂ Ø·ŲŲاŲÛ ØīØŊŲ ŲاØĩŲŲ QT QRS PR ŲØ§ØąŲŲŲ ØīØŊŲ Ų ŲØŽÂ T  ØŲ ŲØŽÂ J  ØØĻØąØŽØģØŠŲ Ų ØīاŲØŊŲ ØīŲØŊ (osborn  J  waves )ØŊØą اØŊاŲ Ų ØŲŲ ÚŲاŲ ÚĐŲ ØŊŲ Ø§Û Ų ØąÚĐØēÛ Ø§ŲØŠ Ų Û ÚĐŲØŊØ؊اÚĐÛÚĐØ§ØąØŊÛ ØĻŲ ØĻØąØ§ØŊÛÚĐØ§ØąØŊÛ ØŠØĻØŊÛŲ Ų Û ØīŲØŊØŲÛØĻØąÛŲاØģÛŲŲ ØŊŲŲÛØēÛ ØĻا ŲūاØģØŪ ÚĐŲØŊ ØĻØ·ŲÛ ŲØĻØđØŊ اØē ØĒŲ ŲÛØĻØąÛŲاØģÛŲŲ ØĻØ·ŲÛ ŲØĻاŲاØŪØąŲ ØĒØģÛØģØŠŲŲ ØĻŲ ØŠØŊØąÛØŽ اÛ؎اØŊ ØŪŲاŲŲØŊ ØīØŊ . ØģØąŲ اØēØŊÚŊÛ .ØĒØģÛØĻ ŲØ§Û ØģØąŲ اØēØŊÚŊÛ Ų ØīاØĻŲ ØģŲØŪØŠÚŊÛ ØŊØģØŠŲ ØĻŲØŊÛ Ų Û ØīŲŲØŊ . .ØģØąŲ اØēØŊÚŊÛ ØŊØąØŽŲ اŲŲ ŲØŊŲŲ ØĒØģÛØĻ ŲØ§Û ØģØ·ØÛ ŲØģØŠŲØŊ ÚĐŲ ØĻا اØŊŲ ØØģŲØŪØŠÚŊÛ ŲØ§ØąØŠÛŲ ØŠØļاŲØą ŲūÛØŊا Ų Û ÚĐŲŲØŊ.؊اŲŲ ØŊØą ØģØąŲ اØēØŊÚŊÛ ØŊØąØŽŲ ØŊŲŲ ØļاŲØą Ų Û ØīŲØŊ. . ØĒØģÛØĻ ØŊØąØŽŲ ØģŲŲ ØĻا ØŠØŪØąÛØĻ ŲاØīÛ Ø§Øē ØģØąŲ ا ØŊØą ØģاØŪØŠŲ اŲ ŲØ§Û ØēÛØą ØŽŲØŊÛ ŲØđŲ ÛŲÛ ØŠØą Ų ØīØŪØĩ Ų Û ÚŊØąØŊØŊ . ؊اŲŲ ŲØ§Û ŲŲ ŲØąØ§ØēÛÚĐ ØŲÚĐØąŲØē ŲØŠØšÛÛØą ØąŲÚŊ ØĒØĻÛ âØŪاÚĐØģØŠØąÛ  اŲØŊاŲ ŲØ§Û ØŊØąÚŊÛØą ØīاÛØđ اØģØŠ. .ØĒØģÛ